Termin grzybica paznokci (grzybica paznokci u rąk i nóg) opisuje grzybiczą infekcję paznokci wywołaną przez dermatofity, pleśnie niedermatofityczne lub drożdżaki. Istnieją cztery klinicznie różne formy grzybicy paznokci. Rozpoznanie opiera się na badaniu za pomocą CON, mikroskopii i histologii. Najczęściej leczenie obejmuje terapię ogólnoustrojową i miejscową, czasem z zastosowaniem usunięcia chirurgicznego.
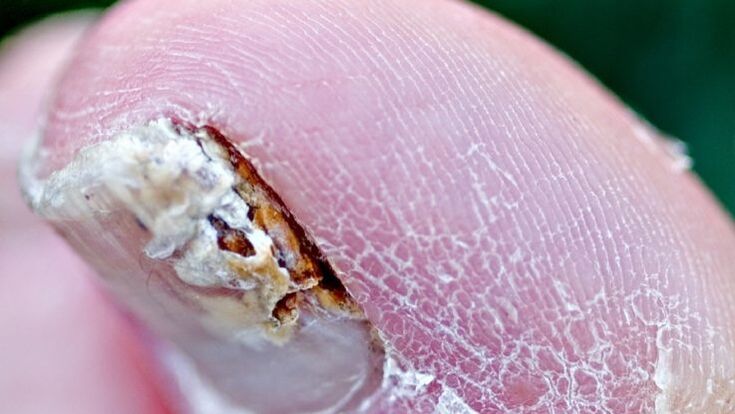
Czynniki wywołujące grzybicę paznokci
- Zwiększona potliwość (nadmierna potliwość).
- Niewydolność naczyniowa. Naruszenie struktury i napięcia żył, zwłaszcza żył kończyn dolnych (typowe dla grzybicy paznokci u nóg).
- Wiek. Częstość występowania tej choroby u ludzi wzrasta wraz z wiekiem. U 15-20% populacji patologia występuje w wieku 40-60 lat.
- Choroby narządów wewnętrznych. Zakłócenie układu nerwowego, hormonalnego (najczęściej grzybica paznokci występuje u osób chorych na cukrzycę) lub immunologicznego (immunosupresja, w szczególności zakażenie wirusem HIV).
- Duża masa paznokciowa, na którą składa się gruba płytka paznokcia i znajdująca się pod nią zawartość, może powodować dyskomfort podczas noszenia obuwia.
- Traumatyzacja. Ciągły uraz paznokcia lub uraz i brak odpowiedniego leczenia.
Występowanie choroby
Grzybica paznokci– najczęstsza choroba paznokci, która jest przyczyną 50% wszystkich przypadków onychodystrofii (zniszczenia płytki paznokciowej). Dotyka aż 14% populacji, przy czym zarówno częstość występowania tej choroby u osób starszych, jak i zachorowalność ogólna wzrasta. Wzrasta także częstość występowania grzybicy paznokci u dzieci i młodzieży – grzybica paznokci stanowi 20% zakażeń dermatofitami u dzieci.
Wzrost zachorowalności może wiązać się z noszeniem obcisłego obuwia, wzrostem liczby osób poddawanych leczeniu immunosupresyjnemu oraz coraz częstszym korzystaniem z szatni publicznych.
Choroba paznokci zwykle zaczyna się od grzybicy stóp, a następnie rozprzestrzenia się na łożysko paznokcia, gdzie wyleczenie jest trudne. Obszar ten służy jako rezerwuar miejscowych nawrotów lub rozprzestrzeniania się infekcji na inne obszary. Aż 40% pacjentów z grzybicą paznokci stóp ma mieszane infekcje skóry, najczęściej grzybicę stóp (około 30%).
Czynnik sprawczy grzybicy paznokci
W większości przypadków grzybicę paznokci wywołują dermatofity, przy czym w 90% przypadków przyczyną infekcji są T. rubrum i T. interdigitale. Udokumentowano również, że T. tonsurans i E. floccosum są czynnikami etiologicznymi.
Drożdże i pleśnie niebędące dermatofitami, takie jak Acremonium, Aspergillus, Fusarium, Scopulariopsis brevicaulis i Scytalidium, są w około 10% przypadków przyczyną grzybicy paznokci stóp. Warto zauważyć, że gatunki Candida są czynnikami sprawczymi w 30% przypadków grzybicy paznokci palców, podczas gdy w dotkniętych paznokciach nie stwierdza się pleśni niedermatofitycznych.
Patogeneza
Dermatofity posiadają szeroką gamę enzymów, które pełniąc rolę czynników zjadliwości, zapewniają przyleganie patogenu do paznokci. Pierwszym etapem infekcji jest adhezja do keratyny. W wyniku dalszego rozkładu keratyny i kaskadowego uwalniania mediatorów rozwija się reakcja zapalna.

Etapy patogenezy infekcji grzybiczej są następujące.
Przyczepność
Grzyby pokonują kilka linii obrony żywiciela, zanim strzępki zaczną przeżywać w zrogowaciałych tkankach. Pierwszym z nich jest udana adhezja artrokonidiów do powierzchni zrogowaciałych tkanek. Wczesne niespecyficzne linie obrony gospodarza obejmują kwasy tłuszczowe w sebum, a także konkurencyjną kolonizację bakteryjną.
W kilku ostatnich badaniach zbadano mechanizmy molekularne związane z adhezją artrokonidiów do zrogowaciałych powierzchni. Wykazano, że dermatofity selektywnie wykorzystują swoje rezerwy proteolityczne podczas adhezji i inwazji. Jakiś czas po adhezji zarodniki kiełkują i przechodzą do kolejnego etapu – inwazji.
Inwazja
Traumatyzacja i maceracja są środowiskiem sprzyjającym penetracji grzybów. Inwazja kiełkujących elementów grzyba kończy się uwolnieniem różnych proteaz i lipaz, ogólnie rzecz biorąc, różnych produktów, które służą grzybom jako składniki odżywcze.
Reakcja właściciela
Grzyby napotykają na gospodarza wiele barier ochronnych, takich jak mediatory stanu zapalnego, kwasy tłuszczowe i odporność komórkowa. Pierwszą i najważniejszą barierą są keratynocyty, na które napotykają inwazyjne elementy grzybów. Rola keratynocytów: proliferacja (wzmożenie złuszczania łusek rogowych), wydzielanie peptydów przeciwdrobnoustrojowych, cytokin przeciwzapalnych. Gdy tylko grzyb wniknie głębiej, aktywuje się coraz więcej nowych, niespecyficznych mechanizmów ochronnych.
Nasilenie odpowiedzi zapalnej żywiciela zależy od stanu odporności, a także od naturalnego środowiska dermatofitów biorących udział w inwazji. Kolejnym poziomem obrony jest reakcja nadwrażliwości typu opóźnionego, która wynika z odporności komórkowej.
Odpowiedź zapalna związana z tą nadwrażliwością wiąże się ze zniszczeniem klinicznym, podczas gdy defekt odporności komórkowej może prowadzić do przewlekłej i nawracającej infekcji grzybiczej.
Pomimo obserwacji epidemiologicznych wskazujących na genetyczną predyspozycję do infekcji grzybiczych, brak jest badań molekularnych.
Obraz kliniczny i objawy uszkodzeń paznokci u rąk i nóg
Wyróżnia się cztery charakterystyczne postacie kliniczne zakażenia. Formy te mogą być izolowane lub obejmować kilka postaci klinicznych.
Grzybica paznokci podpaznokciowa dystalno-boczna
Jest to najczęstsza postać grzybicy paznokci i może być spowodowana przez którykolwiek z patogenów wymienionych powyżej. Rozpoczyna się inwazją patogenów w warstwie rogowej podżebrza i dystalnym łożysku paznokcia, co powoduje białawe lub brązowo-żółte zmętnienie dalszego końca paznokcia. Następnie infekcja rozprzestrzenia się proksymalnie w górę łożyska paznokcia, aż do brzusznej strony płytki paznokcia.
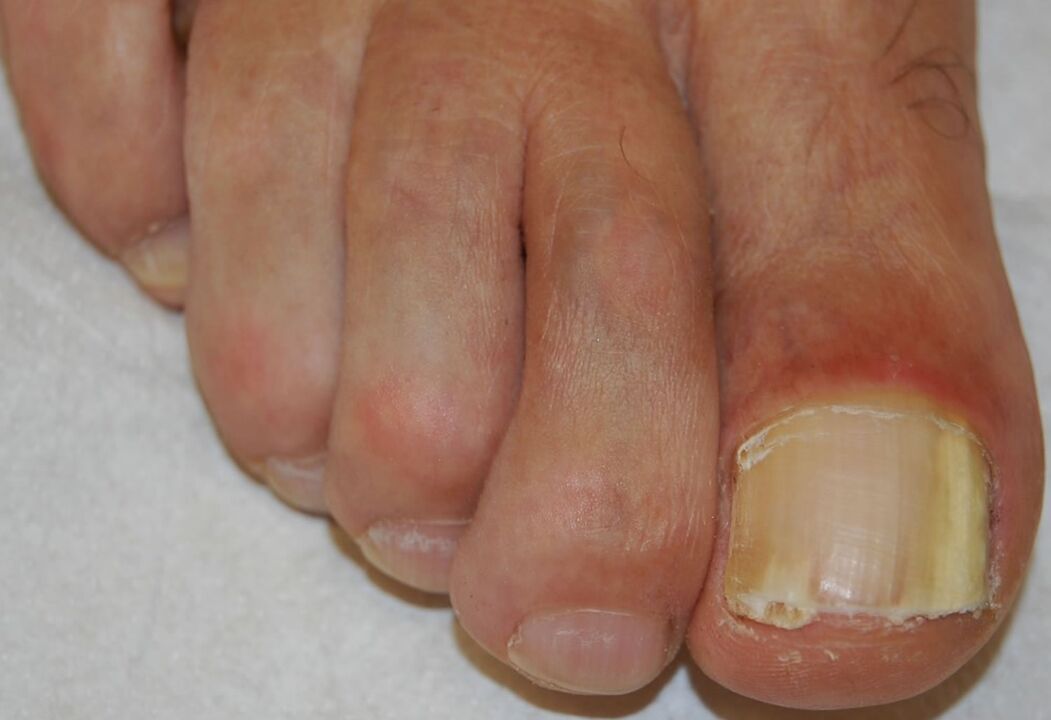
Hiperproliferacja lub upośledzenie różnicowania łożyska paznokcia w wyniku odpowiedzi na infekcję powoduje nadmierne rogowacenie podpaznokciowe, natomiast postępująca inwazja płytki paznokciowej prowadzi do nasilenia dystrofii paznokcia.
Grzybica paznokci podpaznokciowa bliższa
Występuje w wyniku zakażenia bliższego wału paznokcia, głównie przez drobnoustroje T. rubrum i T. megninii. Klinika: zmętnienie bliższej części paznokcia z białym lub beżowym odcieniem. To zmętnienie stopniowo wzrasta i obejmuje cały paznokieć, ostatecznie prowadząc do leukonychii, proksymalnej onycholizy i/lub zniszczenia całego paznokcia.
Pacjenci z proksymalną grzybicą paznokci podpaznokciowych powinni zostać zbadani pod kątem zakażenia wirusem HIV, ponieważ postać ta jest uważana za marker tej choroby.
Biała powierzchowna grzybica paznokci
Występuje w wyniku bezpośredniego naciekania grzbietowej płytki paznokcia i objawia się białymi lub matowożółtymi, wyraźnie zaznaczonymi plamami na powierzchni paznokcia. Patogenami są zwykle T. interdigitale i T. mentargophytes, chociaż patogenami tej postaci są również znane pleśnie niedermatofitowe, takie jak Aspergillus, Fusarium i Scopulariopsis. Gatunki Candida mogą zaatakować hiponychium nabłonka i ostatecznie zainfekować paznokieć na całej grubości płytki paznokcia.
Candida grzybica paznokci
Uszkodzenia płytki paznokciowej spowodowane przez Candida albicans obserwuje się wyłącznie w przewlekłej kandydozie błon śluzowo-skórnych (choroba rzadka). Zwykle dotknięte są wszystkie paznokcie. Płytka paznokcia pogrubia się i nabiera różnych odcieni żółto-brązowego koloru.
Diagnostyka grzybicy paznokci
Chociaż grzybica paznokci stanowi 50% przypadków dystrofii paznokci, przed rozpoczęciem stosowania toksycznych ogólnoustrojowych leków przeciwgrzybiczych wskazane jest uzyskanie laboratoryjnego potwierdzenia diagnozy.
Najbardziej pouczające są metody: badanie mas podpaznokciowych z KOH, analiza kulturowa materiału płytki paznokcia i mas podpaznokciowych na agarze dekstrozowym Sabourauda (z dodatkami antybakteryjnymi i bez nich) oraz barwienie wycinków paznokci metodą PAS.
Ucz się z CON
Jest to standardowe badanie w przypadku podejrzenia grzybicy paznokci. Jednak dość często daje wynik negatywny nawet przy wysokim wskaźniku podejrzeń klinicznych, a analiza kulturowa materiału paznokcia, w którym podczas badania z CON stwierdzono strzępki, często daje wynik negatywny.
Najbardziej niezawodnym sposobem zminimalizowania wyników fałszywie ujemnych wynikających z błędów próbkowania jest zwiększenie wielkości próby i powtórzenie próbkowania.
Analiza kulturowa
To badanie laboratoryjne pozwala określić rodzaj grzyba i obecność dermatofitów (organizmów reagujących na leki przeciwgrzybicze).
Aby odróżnić patogeny od zanieczyszczeń, proponuje się następujące zalecenia:
- jeśli dermatofit zostanie wyizolowany w hodowli, uważa się go za patogen;
- Niedermatofityczne pleśnie lub drożdżaki wyizolowane w hodowli są istotne tylko wtedy, gdy pod mikroskopem obserwuje się strzępki, zarodniki lub komórki drożdży i obserwuje się nawracający aktywny wzrost niedermatofitycznego patogenu pleśni bez izolacji.
Analiza posiewu, PAS, jest najczulszą metodą barwienia wycinków paznokci i nie wymaga kilkutygodniowego oczekiwania na wyniki.
Badanie patohistologiczne
W badaniu patohistologicznym strzępki znajdują się pomiędzy warstwami płytki paznokciowej, równolegle do jej powierzchni. W naskórku można zaobserwować gąbczastość i ogniskową parakeratozę, a także reakcję zapalną.
W przypadku powierzchownej białej grzybicy paznokci mikroorganizmy znajdują się powierzchownie z tyłu paznokcia, wykazując wzór swoich unikalnych „narządów perforujących" i zmodyfikowanych elementów strzępkowych zwanych „ugryzionymi liśćmi". W przypadku drożdżakowej grzybicy paznokci obserwuje się inwazję pseudostrzępek. Badanie histologiczne grzybicy paznokci odbywa się za pomocą specjalnych barwników.
Diagnostyka różnicowa grzybicy paznokci
| Najprawdopodobniej | Czasami prawdopodobne | Rzadko spotykane |
|---|---|---|
|
|
Czerniak |
Metody leczenia grzybicy paznokci
Leczenie grzybicy paznokci zależy od ciężkości zmiany paznokcia, obecności towarzyszącej grzybicy stóp oraz skuteczności i potencjalnych skutków ubocznych schematu leczenia. Jeśli zajęcie paznokci jest minimalne, racjonalną decyzją jest terapia miejscowa. W połączeniu z dermatofitozą stóp, szczególnie na tle cukrzycy, konieczne jest przepisanie terapii.
Miejscowe leki przeciwgrzybicze
U pacjentów z zajęciem paznokcia dalszego lub przeciwwskazaniami do leczenia systemowego zaleca się leczenie miejscowe. Musimy jednak pamiętać, że samo miejscowe leczenie środkami przeciwgrzybiczymi nie jest wystarczająco skuteczne.
Coraz większą popularność zdobywa lakier z grupy oksypirydonów, który stosuje się codziennie przez 49 tygodni, wyleczenie mykologiczne uzyskuje się u około 40% pacjentów, a oczyszczenie paznokci (wyleczenie kliniczne) u 5% przypadków łagodnej lub umiarkowanej grzybicy paznokci wywołanej dermatofitami .
Pomimo znacznie niższej skuteczności w porównaniu z ogólnoustrojowymi lekami przeciwgrzybiczymi, miejscowe stosowanie leku pozwala uniknąć ryzyka wystąpienia interakcji lekowych.
Inny lek, specjalnie opracowany w postaci lakieru do paznokci, stosuje się 2 razy w tygodniu. Jest przedstawicielem nowej klasy leków przeciwgrzybiczych, pochodnych morfoliny, działających przeciwko drożdżakom, dermatofitom i pleśniom wywołującym grzybicę paznokci.
Ten produkt może charakteryzować się wyższą szybkością utwardzania mikologicznego w porównaniu do poprzedniego lakieru; jednak potrzebne są badania kontrolowane, aby określić statystycznie istotną różnicę.
Leki przeciwgrzybicze do podawania doustnego
Ogólnoustrojowy lek przeciwgrzybiczy jest konieczny w przypadku grzybicy paznokci obejmującej obszar macierzy lub jeśli pożądany jest krótszy czas leczenia lub większa szansa na wyleczenie i wyleczenie. Wybierając lek przeciwgrzybiczy należy w pierwszej kolejności wziąć pod uwagę etiologię patogenu, potencjalne skutki uboczne oraz ryzyko interakcji leków u każdego indywidualnego pacjenta.
Mniej skuteczny w stosunku do Scopulariopsis jest lek z grupy alliloamin, który działa grzybostatycznie i grzybobójczo na dermatofity. Preparat nie jest zalecany w leczeniu drożdżakowej grzybicy paznokci, gdyż wykazuje zmienną skuteczność w stosunku do gatunków Candida.
W przypadku większości zastrzyków w paznokcie u nóg skuteczna jest standardowa dawka wynosząca 6 tygodni, natomiast w przypadku wstrzyknięć w paznokcie u nóg wymagana jest dawka co najmniej 12 tygodni. Większość działań niepożądanych jest związana z problemami układu trawiennego, w tym biegunką, nudnościami, zmianami smaku i zwiększoną aktywnością enzymów wątrobowych.
Dane wskazują, że 3-miesięczny schemat ciągłego dawkowania jest obecnie najskuteczniejszą terapią ogólnoustrojową grzybicy paznokci stóp. W różnych badaniach wskaźnik wyleczenia klinicznego wynosi około 50%, chociaż odsetek wyleczeń jest wyższy u pacjentów w wieku powyżej 65 lat.
Lek z grupy azoli, który działa grzybostatycznie na dermatofity, a także na niedermatofitowe organizmy pleśniowe i drożdżakowe. Bezpieczne i skuteczne schematy obejmują codzienne dawkowanie pulsacyjne przez tydzień w miesiącu lub ciągłe dawkowanie codzienne, przy czym oba wymagają dwóch miesięcy lub dwóch cykli terapii w przypadku paznokci i co najmniej trzech miesięcy lub trzech pulsów terapii zmian w paznokciach u nóg.
U dzieci lek podaje się indywidualnie w zależności od masy ciała. Chociaż lek ma szersze spektrum działania niż jego poprzednik, badania wykazały znacznie niższy odsetek wyleczeń przy jego stosowaniu i wyższy odsetek nawrotów.
Podwyższone stężenie enzymów wątrobowych występuje u mniej niż 0, 5% pacjentów podczas leczenia i powraca do normy w ciągu 12 tygodni po zaprzestaniu leczenia.
Lek działający grzybostatycznie na dermatofity, niektóre pleśnie niedermatofityczne i gatunki Candida. Lek ten jest zwykle przyjmowany raz w tygodniu przez 3 do 12 miesięcy.
Brak jest jasnych kryteriów monitorowania laboratoryjnego pacjentów otrzymujących powyższe leki. Przed leczeniem i 6 tygodni po jego rozpoczęciu sensowne jest wykonanie pełnej morfologii krwi i badań czynności wątroby.
Lek z grupy grisan nie jest już uważany za standardową terapię grzybicy paznokci ze względu na długi czas leczenia, potencjalne skutki uboczne, interakcje lekowe i stosunkowo niski odsetek wyleczeń.
Schematy terapii skojarzonej mogą powodować większy klirens niż sama terapia ogólnoustrojowa lub miejscowa. Spożycie leku alliloaminowego w połączeniu z nałożeniem lakieru morfolinowego powoduje wyleczenie kliniczne i ujemny wynik testu mykologicznego u około 60% pacjentów w porównaniu z 45% pacjentów otrzymujących wyłącznie ogólnoustrojowy lek przeciwgrzybiczy alliloaminy. Jednakże inne badanie nie wykazało dodatkowych korzyści w przypadku łączenia ogólnoustrojowego środka alliloaminowego z roztworem leku oksypirydonowego.
Inne leki
Wykazano in vitro działanie grzybobójcze tymolu, kamfory, mentolu i olejku eukaliptusowego citriodora, co wskazuje na potencjał dodatkowych strategii terapeutycznych w leczeniu grzybicy paznokci. Alkoholowy roztwór tymolu można stosować w postaci kropli na płytkę paznokcia i hiponychię. Stosowanie do paznokci preparatów miejscowych z tymolem prowadzi w pojedynczych przypadkach do wyleczenia.
Chirurgia
Ostateczne możliwości leczenia przypadków opornych na leczenie obejmują chirurgiczne usunięcie paznokcia za pomocą mocznika. Aby usunąć więcej kruszących się mas z dotkniętego paznokcia, stosuje się specjalne cążki.
Wielu lekarzy uważa, że główną i pierwszą metodą leczenia grzybicy paznokci jest mechaniczne usunięcie paznokcia. Najczęściej zaleca się chirurgiczne usunięcie zajętego paznokcia, rzadziej usuwanie plastrami keratolitycznymi.
Tradycyjne metody walki z grzybicą paznokci
Pomimo dużej liczby różnych ludowych przepisów na usuwanie grzyba paznokci, dermatolodzy nie zalecają wybierania tej opcji leczenia i rozpoczynania od „diagnozy domowej". Rozsądniej jest rozpocząć terapię lokalnymi lekami, które przeszły badania kliniczne i okazały się skuteczne.
Przebieg i rokowanie
Złe objawy prognostyczne to ból pojawiający się na skutek pogrubienia płytki paznokcia, obecności wtórnej infekcji bakteryjnej i cukrzycy. Najkorzystniejszym sposobem zmniejszenia prawdopodobieństwa nawrotu choroby jest łączenie metod leczenia. Terapia grzybicy paznokci to długa droga, która nie zawsze prowadzi do całkowitego wyzdrowienia. Nie zapominaj jednak, że efekt terapii systemowej sięga 80%.
Zapobieganie
Zapobieganie obejmujeszereg wydarzeń, dzięki czemu można znacznie zmniejszyć odsetek infekcji grzybicą paznokci i zmniejszyć prawdopodobieństwo nawrotu choroby.
- Dezynfekcja przedmiotów osobistych i publicznych.
- Systematyczna dezynfekcja obuwia.
- Leczenie stóp, dłoni, fałdów (w sprzyjających warunkach – ulubiona lokalizacja) miejscowymi środkami przeciwgrzybiczymi, zgodnie z zaleceniami dermatologa.
- W przypadku potwierdzenia rozpoznania grzybicy paznokci należy zgłaszać się na wizyty kontrolne do lekarza co 6 tygodni oraz po zakończeniu leczenia systemowego.
- Jeśli to możliwe, przy każdej wizycie u lekarza należy zdezynfekować płytkę paznokcia.
Wniosek
Grzybica paznokci (grzybica paznokci u rąk i nóg) to infekcja wywołana przez różne grzyby. Choroba ta wpływa na płytkę paznokcia palców rąk i nóg. Podczas stawiania diagnozy należy zbadać całą skórę i paznokcie, a także wykluczyć inne choroby imitujące grzybicę paznokci. Jeżeli istnieją jakiekolwiek wątpliwości co do rozpoznania, należy je potwierdzić albo posiewem (najlepiej), albo badaniem histologicznym wycinków paznokci, a następnie barwieniem.
Terapia obejmuje usunięcie chirurgiczne, przyjmowanie leków miejscowych i ogólnych. Leczenie grzybicy paznokci to długi proces, który może trwać kilka lat, dlatego nie należy oczekiwać wyzdrowienia „od jednej pigułki". Jeżeli podejrzewasz grzybicę paznokci, skonsultuj się ze specjalistą, który potwierdzi diagnozę i zaleci indywidualny plan leczenia.























